เรื่อง : พีรดนย์ ภาคีเนตร
ภาพ : พีรดนย์ ภาคีเนตร
จากสถิติประชากรทางการทะเบียนราษฎร สำนักบริหารการทะเบียน กรมการปกครอง ปี 2564 เผยว่า ประเทศไทยมีอัตราการเกิดต่ำกว่าการตายเป็นครั้งแรก (มีการตายมากกว่าการเกิด 19,080 คน) โดยอัตราประชากรมีแนวโน้มลดลงอย่างต่อเนื่องมาตั้งแต่ปี 2555 และคาดว่าจะยังคงต่ำลงอีกเรื่อย ๆ สวนทางกับจำนวนผู้สูงอายุที่เพิ่มสูงขึ้น อัตราการเกิดและตายที่ไม่สมดุลเช่นนี้ ทำให้หลายหน่วยงานภาครัฐและนักวิชาการด้านประชากรศาสตร์ต่างกังวลถึงปัญหาการขาดแคลนแรงงานที่กำลังจะเกิดในอีกไม่กี่สิบปีข้างหน้า
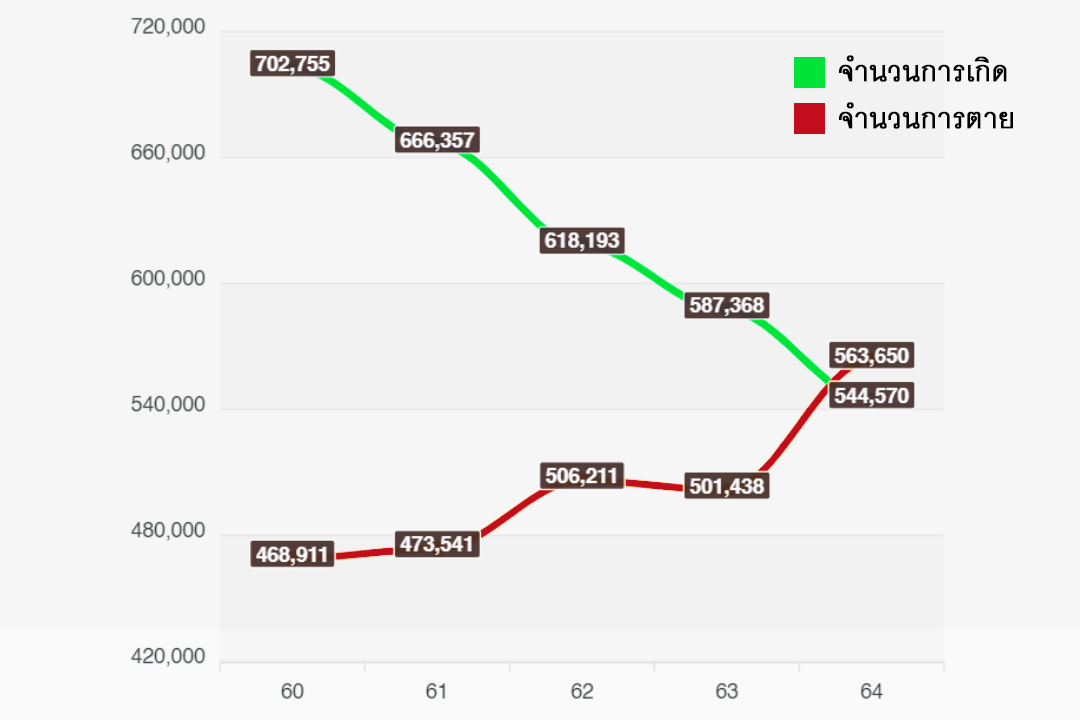 กราฟแสดงข้อมูลอัตราการเกิดเปรียบเทียบกับอัตราการตายในรอบ 10 ปี
กราฟแสดงข้อมูลอัตราการเกิดเปรียบเทียบกับอัตราการตายในรอบ 10 ปี
ที่มา : สำนักบริหารการทะเบียน กรมการปกครอง
ด้วยอัตราการเกิดของประเทศไทยมีปริมาณที่ต่ำมากอยู่แล้ว ซ้ำร้าย คุณภาพของการเกิดของเด็กไทยอยู่ในระดับต่ำยิ่งกว่า รายงานจากกรมส่งเสริมและพัฒนาคุณภาพชีวิตคนพิการปี 2562 เปิดเผยว่า สถานการณ์ความพิการแต่กำเนิดมีสถิติค่อนข้างสูง พบว่ามีจำนวนทารกที่มีความพิการแต่กำเนิดมีมากถึง 24,000 – 40,000 ราย/ปี หรือคิดเป็นร้อยละ 3 – 7 ของจำนวนทารกแรกเกิดต่อปี ซึ่งในจำนวนนี้อาจมีความพิการขั้นรุนแรงจนนำไปสู่การเสียชีวิตตั้งแต่แรกคลอดได้
รศ.ดร.กนิษฐา จำรูญสวัสดิ์ อาจารย์ประจำคณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดล เน้นย้ำว่า อัตราการเกิดมาพิการร้อยละ 3 – 7 เป็นตัวเลขที่น่าเป็นห่วงอย่างมาก ด้วยสถานการณ์การเกิดที่น้อยและด้อยคุณภาพเช่นนี้ จะทำให้คนรุ่นใหม่ที่เข้ามาเป็นกำลังสำคัญในการพัฒนาประเทศยิ่งลดน้อยลง และรัฐจะเสียงบประมาณไปกับการดูแลกลุ่มเด็กที่มีภาวะไม่พึงประสงค์อย่างมากในระยะยาว รายงานจากศูนย์การแพทย์สมเด็จพระเทพรัตนราชสุดา ฯ ปี 2560 ระบุว่า ประเทศไทยมีค่าใช้จ่ายทางสุขภาพจากการรักษา 5 โรคพิการแต่กำเนิดถึงปีละ 1,000 ล้านบาท
“หากแม่ขาดการมีโภชนาการที่ดีก็อาจจะนำไปสู่การมี Birth Defect (ความพิการแต่กำเนิด) 5 กลุ่ม คือ ภาวะหลอดประสาทไม่ปิด (NTD) โรคปากแหว่งเพดานโหว่ โรคหัวใจพิการแต่กำเนิด พิการทางการเคลื่อนไหว และกลุ่มอาการดาวน์ นอกเหนือจากนั้นบางกลุ่มที่ไม่ได้มีภาวะผิดปกติเมื่อคลอด แต่เมื่อโตขึ้นมาอาจมีภาวะอัมพาตเอิร์บ–ดูเชน จำเป็นต้องได้รับการรักษาหลังคลอดโดยด่วน”
“ซึ่งอาการไม่พึงประสงค์ทั้งหมดเหล่านี้สามารถป้องกันได้ด้วยวิตามินโฟเลต” รศ.ดร.กนิษฐาย้ำชัด
 รศ.ดร.กนิษฐา จำรูญสวัสดิ์ อาจารย์ประจำคณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดลให้สัมภาษณ์กับ “นิสิตนักศึกษา”
รศ.ดร.กนิษฐา จำรูญสวัสดิ์ อาจารย์ประจำคณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดลให้สัมภาษณ์กับ “นิสิตนักศึกษา”
ที่มา : เพจเฟซบุ๊กภาควิชาอนามัยครอบครัว คณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดล
‘โฟเลต’ ‘กรดโฟลิก’ หรือ ‘วิตามินบี 9’ ทั้ง 3 ชื่อนี้สามารถใช้เรียกแทนกันได้เพื่อสื่อถึงวิตามินบีชนิดหนึ่ง ร่างกายมนุษย์ไม่สามารถผลิตวิตามินชนิดนี้ได้เอง ต้องอาศัยการรับประทานผักใบเขียวเข้ม เครื่องในสัตว์ หรือไข่แดง หากจะรับประทานโฟเลตให้เพียงพอต่อความต้องการใน 1 วันของวัยผู้ใหญ่ เท่ากับว่าต้องทานเนื้อตับตุ๋น 158 กรัม (10 ช้อนโต๊ะ) หรือผักปวยเล้งต้ม 366 กรัม (25.5 ช้อนโต๊ะ) เป็นต้น ซึ่งปริมาณความต้องการนี้จะยิ่งสูงขึ้นหากมีการตั้งครรภ์ร่วมด้วย แพทย์จึงแนะนำให้สตรีมีครรภ์รับประทานโฟเลตในรูปแบบเม็ดยาเสริมอาหาร ซึ่งสามารถหาซื้อได้ตามร้านขายยาทั่วไปในราคาเม็ดละ 10 สตางค์ – 1 บาท
ในปี 2559 องค์การอนามัยโลกแนะนำให้สตรีมีครรภ์รับประทานโฟเลตไม่น้อยกว่า 400 ไมโครกรัมต่อวัน และจำเป็นต้องรับประทานโฟเลตเสริมอย่างน้อย 3 เดือนก่อน-หลังการตั้งครรภ์ เพื่อป้องกันภาวะโลหิตจางจากมารดา ภาวะติดเชื้อในครรภ์ ทารกน้ำหนักแรกเกิดน้อย ตลอดจนป้องกันภาวะการเจริญเติบโตที่ผิดปกติของทารกในครรภ์อันนำไปสู่ 5 โรคพิการข้างต้น ซึ่งสามารถป้องกันภาวะดังกล่าวได้ถึงร้อยละ 30 – 50 เช่นเดียวกัน ในขณะที่ทางสภากาชาดไทยได้ยืนยันว่า การป้องกันความพิการแต่กำเนิดด้วยโฟเลต จะช่วยลดโอกาสการเกิดภาวะพิการแรกเกิดได้ครึ่งหนึ่ง

อย่างไรก็ดี ปริมาณโฟเลตที่สตรีมีครรภ์ต้องได้รับนั้นสูงกว่าคนทั่วไปถึง 2 เท่า การบริโภคอาหารตามปกติเพียงลำพังจึงไม่เพียงพอ จำเป็นต้องได้รับการเสริมด้วยเม็ดยาวิตามินเพิ่มเติม แต่ทั้งนี้ รศ.ดร.กนิษฐาได้เสริมว่า แม้ยาเม็ดที่แจกตามโรงพยาบาลหรือคลินิกชุมชนจะให้ปริมาณโฟเลตที่ครบถ้วน แต่กลับมีผลข้างเคียงหลายประการ อาทิ คลื่นไส้ วิงเวียน ไม่อยากอาหาร นอกจากนี้ เงื่อนไขสำคัญของการทานโฟเลตเพื่อป้องกันภาวะพิการ คือต้องทานล่วงหน้า 3 เดือนก่อนตั้งครรภ์ ด้วยผลข้างเคียงดังกล่าวทำให้คนส่วนใหญ่เลี่ยงรับประทานถ้าไม่จำเป็น ประกอบกับปัญหาการประชาสัมพันธ์และการให้ความรู้เรื่องประโยชน์ของโฟเลตยังไม่ทั่วถึง ทำให้สตรีจำนวนหนึ่งเข้าไม่ถึงการรับประทานโฟเลตอย่างเพียงพอและถูกต้อง
ปัญหาโภชนาการของมารดาสี่ภาค และวิตามินโฟเลต
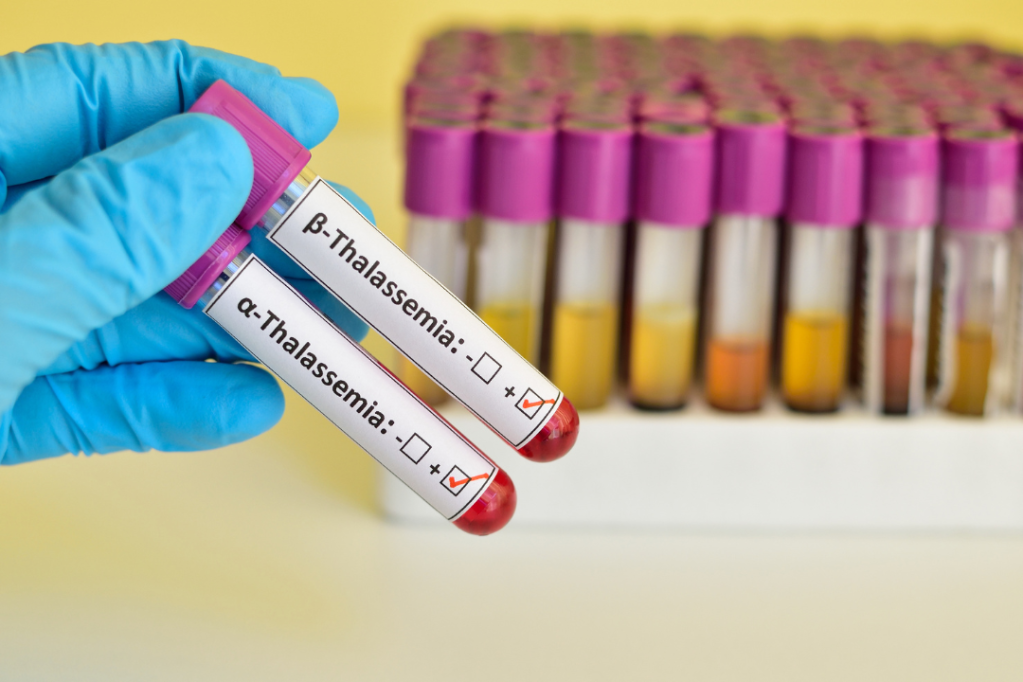
จากการคำนวณโดยองค์การอนามัยโลกพบว่าร้อยละ 38.2 ของผู้หญิงทั่วโลกอยู่ในภาวะโลหิตจาง โดยภูมิภาคที่มีความชุกสูงสุดคือภูมิภาคเอเชียตะวันออกเฉียงใต้ (ร้อยละ 48.7) อันเนื่องมาจากภาวะขาดแคลนธาตุเหล็ก โฟเลต และวิตามินเอ ซ้ำร้าย หญิงไทยยังมีกรรมพันธุ์พาหะโรคธาลัสซีเมีย (Thalassemia Trait) ซึ่งจะชุกสูงสุดที่ภาคเหนือและภาคตะวันออกเฉียงเหนือ ประมาณร้อยละ 30 – 35 ของประชากร กรรมพันธุ์ดังกล่าวสามารถถ่ายทอดโรคธาลัสซีเมียมาสู่รุ่นลูกได้ โรคดังกล่าวอาจก่อให้เกิดภาวะเลือดจางเรื้อรังและสภาวะแทรกช้อนอื่น ๆ เช่น นิ่วในถุงน้ำดี การเจริญเติบโตน้อย การทำงานของหัวใจและตับผิดปกติ เป็นต้น ทาง รศ.ดร.กนิษฐาระบุว่า หญิงไทยต้องเผชิญภาระอย่างใหญ่หลวงในการตั้งครรภ์คือ ภาวะโลหิตจาง (Anemia) และความยากจน
“คนเหนือกับคนอีสาน ก็เหมือนกับมีภาระสองเด้งเลย หนึ่ง ส่วนใหญ่มีฐานะยากจน ไม่ได้กินดีอยู่ดี โภชนาการไม่สมบูรณ์ สอง การเป็นประจำเดือนมันก็ซีดอยู่แล้วแถมบวกภาวะธาลัสซีเมียเข้าไปอีก ภายใต้เงื่อนไขเหล่านี้ พอแม่ตั้งครรภ์ตัวลูกก็จะยิ่งดึงสารอาหารจากแม่ไปอีก ไม่ว่าจะแคลเซียม หรือธาตุเหล็ก” รศ.ดร.กนิษฐา ระบุ
 คู่สมรสที่เป็นพาหะธาลัสซีเมียจะไม่มีอาการผิดปกติแสดงให้เห็น จึงควรตรวจเลือดคัดกรองก่อนตัดสินใจมีบุตร
คู่สมรสที่เป็นพาหะธาลัสซีเมียจะไม่มีอาการผิดปกติแสดงให้เห็น จึงควรตรวจเลือดคัดกรองก่อนตัดสินใจมีบุตร
ที่มา : jarun011 from Getty Images
ในบางรายที่แม่เป็นธาลัสซีเมีย หากมีภาวะทุพโภชนาการร่วมด้วย เช่น ขาดแคลนโฟเลต จะยิ่งทำให้อาการแทรกซ้อนเมื่อตั้งครรภ์รุนแรงขึ้น ครรภ์จะบวมน้ำและทารกอาจเสียชีวิตได้ และแม่ก็มีโอกาสที่ครรภ์จะเป็นพิษถึงร้อยละ 80 ในขณะที่แม่ที่มีกรรมพันธุ์พาหะธาลัสซีเมียอาจไม่ได้ส่งผลต่อสุขภาพของแม่โดยตรง แต่หากแม่กับพ่อบังเอิญเป็นพาหะร่วมกัน ลูกที่เกิดมามีโอกาสถึง 1 ใน 4 ที่จะเป็นโรคธาลัสซีเมีย ซึ่งเบื้องต้นคู่สามีภรรยาที่ต้องการจะมีลูกควรตรวจสอบโครโมโซมก่อนเพื่อลดความเสี่ยงในการถ่ายทอดโรคสู่ลูก
รศ.ดร.กนิษฐา เสริมว่า แท้จริงแล้วหลายโรงพยาบาลมีบริการตรวจโครโมโซม เจาะน้ำคร่ำเพื่อหาความเสี่ยงของอาการดาวน์ของบุตรในครรภ์ รวมถึงบริการให้คำปรึกษาด้านโภชนาการ ด้านอนามัยครอบครัวซึ่งเป็นสวัสดิการที่คุ้มครองค่าใช้จ่ายบางส่วน แต่ประชาชนส่วนใหญ่เข้าไม่ถึงเพราะขาดการประชาสัมพันธ์ อาจารย์จึงเสนอว่า ภาครัฐจำเป็นต้องลดช่องว่างระหว่างคู่สามีภรรยากับบริการสาธารณสุข เชื้อเชิญให้พวกเขาเข้ามาตรวจก่อนจะเข้าวิวาห์ และย้ำว่ารัฐควรมองเห็นถึงความสำคัญของการให้องค์ความรู้ด้านโภชนาการแก่คู่สมรสให้มากขึ้น
“บางทีประชาชนรู้แล้วว่าอยากเตรียมพร้อม แต่ไม่รู้ต้องไปที่ไหน แล้วมีสิทธิไหนใช้เบิกจ่ายได้บ้าง ไปถามเถอะว่าเวลาคนอยากปรึกษาเรื่องการมีลูกจะไปที่ไหน ก็ไปรามาฯ ศิริราช ไปจุฬาฯ ทั้งที่โรงพยาบาลชุมชนเองก็สามารถให้ความรู้เรื่องโภชนาการ ให้คำปรึกษา และเตรียมความพร้อมในการมีบุตรได้เช่นกัน การให้ความรู้เรื่องการมีบุตรมันไม่ต้องเลิศหรูอะไร เพียงแต่ภาครัฐไม่สร้างการเชื่อมต่อระหว่างคู่สามีภรรยาและคลินิกส่งเสริมการมีบุตรให้เกิดขึ้นได้ง่าย ซึ่งนี่เป็นโจทย์ที่รัฐต้องแก้ไขให้ได้” รศ.ดร.กนิษฐา ระบุ
 การให้คำปรึกษาเพื่อเตรียมความพร้อมในการมีบุตรสามารถเข้ารับบริการจากโรงพยาบาลขนาดใดก็ได้
การให้คำปรึกษาเพื่อเตรียมความพร้อมในการมีบุตรสามารถเข้ารับบริการจากโรงพยาบาลขนาดใดก็ได้
ในขณะที่ภาคใต้จะมีอัตราการคลอดแล้วเสียชีวิตค่อนข้างมากเมื่อเทียบกับภาคอื่น ๆ ส่วนหนึ่งมาจากภาวะโลหิตจาง และมาจากการคลอดซ้ำบ่อย ส่วนในภาคกลางแม้จะไม่ได้มีปัญหาทางโภชนาการเท่ากับภาคอื่น ๆ แต่กลับมีภาวะโภชนาการเกิน การทานอาหารที่มีแป้ง และไขมันมาก รวมถึงภาวะการขาดแคลนโฟเลตก็ยังคงพบให้เห็นอยู่เช่นกัน ปัญหาภาวะโภชนาการที่ไม่สมดุล และการละเลยความพร้อมในการตั้งครรภ์ของสามีภรรยา นำมาซึ่งคุณภาพการเกิด
“ดังนั้นถ้าแม่มีภาวะโภชนาการที่ไม่ดีพอ หรือไม่ได้รับยาวิตามินโฟเลตเสริมเข้าไปอีก เด็กที่เกิดมาก็จะมีอัตราการเจริญเติบโตที่ช้ากว่าปกติ เช่นมีภาวะน้ำหนักแรกเกิดน้อย ภาวะแคระแกร็น ตลอดจนการมีพัฒนาการทางสมองที่ไม่ดี และไอคิวจะต่ำ ซึ่งจะส่งผลในระยะยาวเมื่อเขาเป็นผู้ใหญ่” รศ.ดร.กนิษฐา ระบุ
โฟเลต จึงกลายเป็นปัจจัยสำคัญในการสร้างเสริมภาวะโภชนาการในสตรีมีครรภ์ เพื่อลดความเสี่ยงในภาวะพิการแต่กำเนิด ป้องกันภาวะโลหิตจางในมารดา ทั้งยังช่วยสร้างเม็ดเลือดแดงเพื่อบรรเทาอาการของโรคธาลัสซีเมียได้ ปัจจุบัน 81 ประเทศทั่วโลกได้เล็งเห็นถึงประโยชน์ของวิตามินโฟเลต โดยเฉพาะประเทศในทวีปอเมริกา ออสเตรเลียและแอฟริกาจึงได้ออกกฏหมายให้เสริมวิตามินโฟเลตในแป้งสาลีซึ่งเป็นอาหารที่คนทุกชนชั้นรับประทาน ทำให้ความชุกของการขาดวิตามินโฟเลตลดลงมาก

รายงานจากศูนย์ควบคุมโรคติดต่อสหรัฐอเมริกาหรือ CDC ระบุว่าความชุกของทารกที่เกิดมาพร้อมภาวะ NTDs ลดลงร้อยละ 36 เนื่องจากการบังคับใช้กฎหมายเสริมปริมาณกรดโฟลิกในอาหารเมื่อปี 2541 ยิ่งไปกว่านั้น ผลการสำรวจของแหล่งข้อมูลเดียวกันพบว่า การบังคับใช้นโยบายดังกล่าวยังเป็นผลดีให้กับการคลังของสหรัฐฯ เพราะประหยัดงบประมาณในการดูแลเด็กที่จะมีความเสี่ยงต่อโรคดังกล่าวได้ถึง 400 – 600 ล้านดอลลาร์สหรัฐต่อปี (ราว 1.5 – 2.2 หมื่นล้านบาท)
กระนั้นในปี 2565 ประเทศไทยยังไม่ได้มีกฎหมายในลักษณะดังกล่าวบังคับใช้ หรือมีเพียงการรณรงค์ในเชิงอาสาสมัคร (Voluntary) มากกว่าจะเป็นกฎหมายบังคับ (Mendatory)
ประเทศไทยยังไม่บังคับเสริมโฟเลตในอาหาร สำนักโภชนาการชี้อาจไม่คุ้มทุน
นายแพทย์ธีรภัทร อัตวินิจตระการ หัวหน้ากลุ่มส่งเสริมโภชนาการด้านวิตามินและแร่ธาตุ สำนักโภชนาการ กรมอนามัย เห็นพ้องว่า การรับประทานโฟเลตในสตรีวัยเจริญพันธุ์ ก่อนการตั้งครรภ์อย่างน้อย 3 เดือนจะช่วยลดความเสี่ยงของการพิการแต่กำเนิดของทารกในครรภ์ รวมถึงช่วยลดความรุนแรงของอาการโลหิตจางในกลุ่มผู้หญิงที่เป็นโรคธาลัสซีเมียและช่วยทำให้ลูกที่เกิดมามีความแข็งแรง เจริญเติบโตได้ดี
“แม้ความชุกของการเกิด NTDs ในทารกแรกเกิดของประเทศไทยจะยังไม่สูงมากถ้าเทียบกับภาพรวมของโลก แต่อย่างไรก็ตาม ยังต้องมีนโยบายป้องกันการเกิดโรค โดยให้เสริมโฟเลตรวมทั้งธาตุเหล็กก่อนการตั้งครรภ์อย่างน้อย 12 สัปดาห์”
นายแพทย์ธีรภัทร อัตวินิจตระการ หัวหน้ากลุ่มส่งเสริมโภชนาการด้านวิตามินและแร่ธาตุ สำนักโภชนาการ กรมอนามัย
 นายแพทย์ธีรภัทร อัตวินิจตระการ หัวหน้ากลุ่มส่งเสริมโภชนาการด้านวิตามินและแร่ธาตุ สำนักโภชนาการ กรมอนามัย ให้สัมภาษณ์กับ “นิสิตนักศึกษา”
นายแพทย์ธีรภัทร อัตวินิจตระการ หัวหน้ากลุ่มส่งเสริมโภชนาการด้านวิตามินและแร่ธาตุ สำนักโภชนาการ กรมอนามัย ให้สัมภาษณ์กับ “นิสิตนักศึกษา”
กรมอนามัยร่วมกับองค์การเภสัชกรรมได้ผลิตตัวยา Ferrofolic ซึ่งมีปริมาณโฟลิก 2,800 ไมโครกรัม โดยถูกออกแบบมาให้ทานสัปดาห์ละครั้ง เมื่อเฉลี่ย 7 วัน จะเท่ากับ 400 ไมโครกรัม/วัน ซึ่งเป็นปริมาณขั้นต่ำที่องค์การอนามัยโลกแนะนำ ตัวยาดังกล่าวได้ถูกนำไปแจกจ่ายให้กับสตรีทั่วประเทศผ่านศูนย์สุขภาพทั้ง 13 เขตซึ่งจะจ่ายยาผ่านสิทธิประโยชน์ของสำนักงานหลักประกันสุขภาพแห่งชาติ หรือ สปสช. กล่าวคือ หากเป็นคนไทยแล้วย่อมมีสิทธิได้รับยา Ferrofolic ไปโดยไม่ต้องเสียค่าใช้จ่าย
แม้สิทธิดังกล่าวจะครอบคลุมประชาชนทุกคน แต่นายแพทย์ธีรภัทรตั้งข้อสังเกตว่าการประชาสัมพันธ์และการให้ความรู้แก่ประชาชนในเรื่องของสิทธิและประโยชน์ของโฟเลตนั้นยังไม่ทั่วถึง การแจกจ่ายยาที่ขาดตกบกพร่องในบางพื้นที่ที่ห่างไกล รวมทั้งตัวยา Ferrofolic อาจมีผลข้างเคียงเมื่อรับประทาน อาทิ คลื่นไส้อาเจียน เหตุผลเหล่านี้ทำให้การเสริมโฟเลตในกลุ่มสตรีวัยเจริญพันธุ์ในไทยอาจยังตกหล่นไปบ้าง
จากการสำรวจความเข้าใจในการเตรียมความพร้อมก่อนตั้งครรภ์ในกลุ่มผู้หญิงอายุ 15 – 29 ปี โดย “นิสิตนักศึกษา” แบบสอบถามดังกล่าวมีผู้หญิงตอบกลับทั้งหมด 102 คน โดยราว 3 ใน 4 ของผู้ตอบแบบสอบถามมีระดับการศึกษาเทียบเท่าปริญญาตรีหรือสูงกว่า คละภูมิลำเนา เมื่อนำข้อมูลมาแปรผลเป็นสถิติ พบว่า มีเพียงร้อยละ 27.5 ที่รู้จักและเข้าใจถึงประโยชน์ของโฟเลต และมีเพียงร้อยละ 4.9 เท่านั้นที่ทราบปริมาณโฟเลตขั้นต่ำที่ควรได้รับก่อนการตั้งครรภ์
เมื่อถามถึงการประชาสัมพันธ์และการกระจายข้อมูลของภาครัฐ พบว่า ครึ่งหนึ่งของผู้ตอบแบบสอบถามเห็นว่าตนแทบไม่เคยได้รับความรู้เกี่ยวกับการเตรียมตัวตั้งครรภ์และความรู้ทางโภชนาการเพื่อการมีบุตรจากห้องเรียน โรงพยาบาล หรือหน่วยงานรัฐ และมีเพียงร้อยละ 8.8 ที่ทราบถึงสถานที่ที่ตนสามารถไปรับเม็ดยาเสริมโฟเลตได้ ยิ่งไปกว่านั้น ร้อยละ 57.8 ของผู้หญิงที่ตอบแบบสอบถามไม่ทราบถึงสิทธิและสวัสดิการที่เกี่ยวข้องกับการมีบุตรและการส่งเสริมการเกิดอย่างมีคุณภาพ เช่น นโยบายแจกวิตามินโฟเลต สิทธิในการตรวจสุขภาพ การช่วยเหลือค่าใช้จ่ายในการมีบุตร เป็นต้น
 ตัวอย่างอินโฟกราฟิกให้ข้อมูลเกี่ยวกับโฟเลตบนอินเทอร์เน็ตโดยกรมอนามัยเมื่อปี 2562 และ 2563
ตัวอย่างอินโฟกราฟิกให้ข้อมูลเกี่ยวกับโฟเลตบนอินเทอร์เน็ตโดยกรมอนามัยเมื่อปี 2562 และ 2563
เป็นที่น่าสนใจว่า ผู้ตอบแบบสอบถามส่วนใหญ่อยู่ในระดับอุดมศึกษาหรือสำเร็จการศึกษาไปแล้ว แต่สถิติดังกล่าวกลับสะท้อนว่าพวกเขาแทบไม่มีความรู้ในเรื่องการเตรียมพร้อมก่อนตั้งครรภ์เลย โดยเฉพาะเรื่องของสิทธิและโภชนาการ
แม้การให้ความรู้แก่ประชาชนจะยังไม่ทั่วถึง นายแพทย์ธีรภัทรยังมั่นใจว่า กรอบนโยบายของกรมอนามัยที่เน้นการแจกจ่ายโฟเลตให้กับสตรีวัยเจริญพันธ์ุและสตรีมีครรภ์นั้นเพียงพอต่อการเสริมสร้างสุขภาพที่ดีของแม่และเด็กแล้ว ประเทศไทยยังไม่จำเป็นต้องเสริมโฟเลตลงไปในอาหาร เพราะอาจสร้างประโยชน์ได้น้อย เนื่องจากอัตราการเกิดโรค NTDs ในไทยไม่ได้สูงมาก และการเสริมโฟเลตลงในอาหารอาจจะควบคุมปริมาณที่ควรได้รับต่อวันได้ยากกว่าการแจกวิตามินโฟเลตโดยตรง
“ด้วยประเทศไทยมีอัตราการเกิดโรค NTDs ในทารกไม่ได้สูงเท่าประเทศอื่น ที่ประชุมคณะกรรมการที่ดูแลเรื่องอนามัยการเจริญพันธุ์จึงมองว่า หนึ่ง การเสริมโฟเลตลงในอาหาร อาจเกิดประโยชน์ไม่ได้มากเพียงพอเท่ากับโทษ สอง เนื่องจากกระทรวงสาธารณสุขได้แจกจ่ายตัวยาเสริมโฟเลตอยู่แล้ว เขาจึงมองว่าน่าจะมีประสิทธิภาพและควบคุมได้ง่ายกว่าการเสริมโฟเลตลงในอาหาร” นายแพทย์ธีรภัทร ระบุ
นอกจากนี้ นายแพทย์ธีรภัทร เผยว่า นอกจากการเสริมโฟเลตจะเห็นผลประโยชน์ได้น้อย ยังเป็นนโยบายที่ทำได้ยากในบริบทสังคมไทยด้วย 2 ปัจจัย คือ หนึ่ง คนไทยรับประทานอาหารหลากหลาย แตกต่างกันไปในแต่ละภูมิภาค หากจะให้เสริมโฟเลตลงในอาหารประเภทใดประเภทหนึ่งอาจทำให้ประชาชนไม่สามารถได้รับโฟเลตได้เท่าที่ควร เช่น ภาคเหนือหรือตะวันออกเฉียงเหนือมักจะรับประทานข้าวเหนียว ในขณะที่ภาคกลางจะรับประทานข้าวเจ้ามากกว่า สอง การเสริมโฟเลตลงในอาหารจะสร้างภาระต้นทุนให้กับผู้ผลิต ซึ่งเมื่อเทียบกับผลที่ได้รับแล้วอาจไม่คุ้มค่า ด้วยเหตุนี้ทำให้นโยบายการเสริมโฟเลตลงในอาหารอาจทำได้ยาก
 สำนักโภชนาการ หนึ่งในหน่วยงานใต้สังกัดกรมอนามัย มีหน้าที่กำกับดูแลและออกแบบนโยบายส่งเสริมสุขภาพด้านโภชนาการ
สำนักโภชนาการ หนึ่งในหน่วยงานใต้สังกัดกรมอนามัย มีหน้าที่กำกับดูแลและออกแบบนโยบายส่งเสริมสุขภาพด้านโภชนาการ
นโยบายทางโภชนาการและอนาคตประชากรไทย
ด้วยอัตราเกิดที่น้อยลงทุกปีและอัตราการเกิดมาพิการยังคงอยู่ในระดับที่น่าเป็นห่วง ทางสำนักโภชนาการเองก็เล็งเห็นถึงปัญหาดังกล่าวและออกนโยบายเพื่อส่งเสริมอนามัยการเจริญพันธุ์และการมีบุตรอย่างมีคุณภาพ อาทิ “โครงการวิวาห์สร้างชาติ” ที่จะเตรียมความพร้อมให้กับคู่สมรสที่ต้องมีการมีบุตรผ่านบริการ 3 อย่างด้วยกันคือ 1) คู่มือการมีบุตรสำหรับพ่อแม่ 2) วิตามินเสริมโฟเลตและธาตุเหล็ก และ 3) บริการตรวจสุขภาพตามสิทธิสปสช. นอกจากนี้ยังมีโครงการ “ส่งเสริมสาวไทยแก้มแดง มีลูกเพื่อชาติ ด้วยวิตามินแสนวิเศษ” หรือโครงการแจกจ่ายวิตามินโฟเลตและธาตุเหล็กให้กับหญิงวัยเจริญพันธุ์
“แผนยุทธศาสตร์ของกรมอนามัยเรามุ่งไปที่หลักการส่งเสริมป้องกัน มากกว่าการรักษา เพราะการป้องกันไม่ให้เกิดโรคทำได้ง่ายกว่าและใช้ต้นทุนน้อยกว่าการรักษา เราจึงเน้นนโยบายการแจกจ่ายโฟเลตเพื่อให้เด็กที่เกิดมา ได้เกิดและเจริญเติบโตอย่างมีคุณภาพ และมารดาต้องมีสุขภาพที่แข็งแรง ไม่มีการขาดวิตามินที่สำคัญ” นายแพทย์ธีรภัทร ระบุ
ขณะที่ รศ.ดร.กนิษฐาให้ความเห็นว่า หากอัตราการเกิดยังคงลดต่ำลงเรื่อย ๆ ประกอบกับความเสี่ยงที่เด็กจะเกิดมามีภาวะไม่พึงประสงค์ ประเทศไทยและอีกหลาย ๆ ประเทศที่พบปัญหาการลดลงของประชากร อาจต้องหานโยบายอื่น ๆ เพื่อให้เศรษฐกิจสามารถดำเนินต่อไปได้แทน อาทิ การนำเข้าประชากรเข้ามาเพื่อดำเนินกิจกรรมทางเศรษฐกิจ
“หากรัฐบาลมองเห็นปัญหาจำนวนการเกิดใหม่ที่ลดลง และไม่มีผลประโยชน์แอบแฝง ปัญหานี้จะต้องลงมาช่วยกันแก้ไขในหลายหน่วยงาน เพราะมันมีความซับซ้อนมาก เช่นกระทรวงศึกษาฯ อาจจะต้องไปแก้ไขการศึกษาภาคบังคับให้มีการให้ความรู้ถึงการตั้งครรภ์ที่มีคุณภาพ ให้ความรู้เรื่องโภชนาการ กระทรวงสาธารณสุขจะต้องจัดหาโฟลิก ทั้งเตรียมความพร้อมให้บรรดาคลินิกส่งเสริมการมีบุตร”
รศ.ดร.กนิษฐา จำรูญสวัสดิ์ อาจารย์ประจำคณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดล
 สวัสดิการเป็นสิ่งจำเป็นที่รัฐควรมอบให้แก่ประชาชน เพื่อให้ทุกคนได้เติบโตเป็นพลเมืองที่มีคุณภาพ
สวัสดิการเป็นสิ่งจำเป็นที่รัฐควรมอบให้แก่ประชาชน เพื่อให้ทุกคนได้เติบโตเป็นพลเมืองที่มีคุณภาพ
ที่มา : halfpoint
“นิสิตนักศึกษา” เห็นว่าเสียงของผู้หญิงเหล่านี้ควรถูกขยายผลให้ภาครัฐได้รับทราบถึงปัญหา จึงได้นำเสียงสะท้อนบางส่วนจากผู้หญิงที่ตอบแบบสอบถามมาถ่ายทอด ดังนี้
“ใช้ชีวิตมา 22 ปี โรงเรียนก็เรียกได้ว่าพอจะมีมาตรฐานอยู่บ้าง แต่แปลกใจที่ไม่มีความรู้ผ่านตาเลย ทั้ง ๆ ที่คนที่ไม่อยากมีบุตรก็สามารถท้องไม่พร้อมได้”
“อยากให้เข้าถึงข้อมูล มีการกระจายข้อมูลมากกว่านี้ เพราะเพิ่งเคยได้ยินคำว่า โฟเลต เป็นครั้งแรก”
“ความรู้เรื่องสิทธิสวัสดิการต่าง ๆ มักเป็นหน้าที่ของโรงพยาบาลที่จะเป็นผู้ให้คำปรึกษาหลังจากไปฝากครรภ์แล้ว ซึ่งเป็นการให้ความรู้ที่ล่าช้าและตกหล่นเป็นบางครั้ง ทำให้ไม่ค่อยถึงกลุ่มเป้าหมาย ถ้ามีการประชาสัมพันธ์เชิงรุก เข้าถึงกลุ่มชุมชน หรือเข้าไปให้ความรู้ตั้งแต่ในภาคการศึกษาคงดีไม่น้อย”
ไม่ว่าสวัสดิการส่งเสริมการเกิดอย่างมีคุณภาพโดยการรับโฟเลตจะดำเนินการได้โดยสมบูรณ์หรือไม่ แต่ข้อเท็จจริงของสังคมไทยตอนนี้คือ โครงสร้างพีระมิดของประชากรเปลี่ยนแปลงไป คนหนุ่มสาวจะหดหาย ผู้สูงวัยจะเพิ่มขึ้น คนวัยทำงานเพียง 1 คน อาจต้องทำงานเพิ่มขึ้นเป็นทวีคูณเพื่อทดแทนแรงงานที่หายไปในระบบ ดังนั้น ทุกชีวิตที่คลอด และอยู่รอดเป็นทารกจึงมีความสำคัญอย่างยิ่ง รัฐบาลมีหน้าที่ส่งเสริมให้พลเมืองได้เกิดมาอย่างสมบูรณ์ครบถ้วน มีพัฒนาการสมวัย ได้รับการศึกษา และให้ตลอดชีวิตของเขามีสุขอนามัยที่ดีผ่านระบบรัฐสวัสดิการ
อ้างอิง
- A Victor Hoffbrand Nicholas J Wald. (27 พฤศจิกายน 2564). Journals. เข้าถึงได้จาก Thelancet: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)02447-8/fulltext
- BCC Group. (22 กรกฎาคม 2563). เข้าถึงได้จาก Bccgroup-thailand: https://www.bccgroup-thailand.com/
- CDC. (17 มิถุนายน 2565). Folicacid. เข้าถึงได้จาก Cdc.gov: https://www.cdc.gov/ncbddd/folicacid/features/folicacid-prevents-ntds.html
- CDC. (13 กรกฎาคม 2565). Folicacid. เข้าถึงได้จาก Cdc.gov: https://www.cdc.gov/ncbddd/folicacid/faqs/faqs-fortification.html
- Hfocus. (9 กุมภาพันธ์ 2560). Content. เข้าถึงได้จาก Hfocus: https://www.hfocus.org/content/2017/02/13420
- Hfocus. (10 พฤศจิกายน 2560). Content. เข้าถึงได้จาก Hfocus: https://www.hfocus.org/content/2017/11/14862
- Lynn B. Bailey, and Robert J. Berry Krista S. Crider. (15 มีนาคม 2554). Pubmedcentral. เข้าถึงได้จาก Ncbi.nlm.nih.gov: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3257747/
- ThaiHealth Official. (17 กุมภาพันธ์ 2563). เข้าถึงได้จาก Thaihealth: https://www.thaihealth.or.th/?p=235316
- World Health Organization. (2555). Guideline: Daily iron and folic acid supplementation in pregnant women. เจนีวา: WHO
- กรมอนามัย. (27 กุมภาพันธ์ 2560). เข้าถึงได้จาก Hpc: https://hpc.go.th/
- ไทยรัฐออนไลน์. (1 ตุลาคม 2559). Content. เข้าถึงได้จาก Thairath: https://www.thairath.co.th/content/739467
- ธีรศักดิ์ โรจนธารา. (2549). โฟเลต: จากวิตามินสู่การพัฒนายา. นครปฐม: มหาวิทยาลัยศิลปากร วิทยาเขตพระราชวังสนามจันทร์.
- โรงพยาบาลพญาไท นวมินทร์. (18 พฤษภาคม 2563). เข้าถึงได้จาก Phyathai: https://www.phyathai.com/
- ลลิตา นรเศรษฐ์ธาดา. (20 กันยายน 2562). ความรู้สู่ประชาชน. เข้าถึงได้จาก Tsh: http://tsh.or.th/Knowledge/Details/63
- สถาบันบัณฑิตบริหารธุรกิจศศินทร์แห่งจุฬาลงกรณ์มหาวิทยาลัย. (20 กรกฎาคม 2565). Highlight. เข้าถึงได้จาก Chula: https://www.chula.ac.th/highlight/79067/
- อาภาวรรณ โสภณธรรมรักษ์. (23 กุมภาพันธ์ 2560). เข้าถึงได้จาก Medicine.swu: http://medicine.swu.ac.th/msmc/?p=1085
เรื่อง : พีรดนย์ ภาคีเนตร
ภาพ : พีรดนย์ ภาคีเนตร
จากสถิติประชากรทางการทะเบียนราษฎร สำนักบริหารการทะเบียน กรมการปกครอง ปี 2564 เผยว่า ประเทศไทยมีอัตราการเกิดต่ำกว่าการตายเป็นครั้งแรก (มีการตายมากกว่าการเกิด 19,080 คน) โดยอัตราประชากรมีแนวโน้มลดลงอย่างต่อเนื่องมาตั้งแต่ปี 2555 และคาดว่าจะยังคงต่ำลงอีกเรื่อย ๆ สวนทางกับจำนวนผู้สูงอายุที่เพิ่มสูงขึ้น อัตราการเกิดและตายที่ไม่สมดุลเช่นนี้ ทำให้หลายหน่วยงานภาครัฐและนักวิชาการด้านประชากรศาสตร์ต่างกังวลถึงปัญหาการขาดแคลนแรงงานที่กำลังจะเกิดในอีกไม่กี่สิบปีข้างหน้า
ที่มา : สำนักบริหารการทะเบียน กรมการปกครอง
ด้วยอัตราการเกิดของประเทศไทยมีปริมาณที่ต่ำมากอยู่แล้ว ซ้ำร้าย คุณภาพของการเกิดของเด็กไทยอยู่ในระดับต่ำยิ่งกว่า รายงานจากกรมส่งเสริมและพัฒนาคุณภาพชีวิตคนพิการปี 2562 เปิดเผยว่า สถานการณ์ความพิการแต่กำเนิดมีสถิติค่อนข้างสูง พบว่ามีจำนวนทารกที่มีความพิการแต่กำเนิดมีมากถึง 24,000 – 40,000 ราย/ปี หรือคิดเป็นร้อยละ 3 – 7 ของจำนวนทารกแรกเกิดต่อปี ซึ่งในจำนวนนี้อาจมีความพิการขั้นรุนแรงจนนำไปสู่การเสียชีวิตตั้งแต่แรกคลอดได้
รศ.ดร.กนิษฐา จำรูญสวัสดิ์ อาจารย์ประจำคณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดล เน้นย้ำว่า อัตราการเกิดมาพิการร้อยละ 3 – 7 เป็นตัวเลขที่น่าเป็นห่วงอย่างมาก ด้วยสถานการณ์การเกิดที่น้อยและด้อยคุณภาพเช่นนี้ จะทำให้คนรุ่นใหม่ที่เข้ามาเป็นกำลังสำคัญในการพัฒนาประเทศยิ่งลดน้อยลง และรัฐจะเสียงบประมาณไปกับการดูแลกลุ่มเด็กที่มีภาวะไม่พึงประสงค์อย่างมากในระยะยาว รายงานจากศูนย์การแพทย์สมเด็จพระเทพรัตนราชสุดา ฯ ปี 2560 ระบุว่า ประเทศไทยมีค่าใช้จ่ายทางสุขภาพจากการรักษา 5 โรคพิการแต่กำเนิดถึงปีละ 1,000 ล้านบาท
“หากแม่ขาดการมีโภชนาการที่ดีก็อาจจะนำไปสู่การมี Birth Defect (ความพิการแต่กำเนิด) 5 กลุ่ม คือ ภาวะหลอดประสาทไม่ปิด (NTD) โรคปากแหว่งเพดานโหว่ โรคหัวใจพิการแต่กำเนิด พิการทางการเคลื่อนไหว และกลุ่มอาการดาวน์ นอกเหนือจากนั้นบางกลุ่มที่ไม่ได้มีภาวะผิดปกติเมื่อคลอด แต่เมื่อโตขึ้นมาอาจมีภาวะอัมพาตเอิร์บ–ดูเชน จำเป็นต้องได้รับการรักษาหลังคลอดโดยด่วน”
“ซึ่งอาการไม่พึงประสงค์ทั้งหมดเหล่านี้สามารถป้องกันได้ด้วยวิตามินโฟเลต” รศ.ดร.กนิษฐาย้ำชัด
ที่มา : เพจเฟซบุ๊กภาควิชาอนามัยครอบครัว คณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดล
‘โฟเลต’ ‘กรดโฟลิก’ หรือ ‘วิตามินบี 9’ ทั้ง 3 ชื่อนี้สามารถใช้เรียกแทนกันได้เพื่อสื่อถึงวิตามินบีชนิดหนึ่ง ร่างกายมนุษย์ไม่สามารถผลิตวิตามินชนิดนี้ได้เอง ต้องอาศัยการรับประทานผักใบเขียวเข้ม เครื่องในสัตว์ หรือไข่แดง หากจะรับประทานโฟเลตให้เพียงพอต่อความต้องการใน 1 วันของวัยผู้ใหญ่ เท่ากับว่าต้องทานเนื้อตับตุ๋น 158 กรัม (10 ช้อนโต๊ะ) หรือผักปวยเล้งต้ม 366 กรัม (25.5 ช้อนโต๊ะ) เป็นต้น ซึ่งปริมาณความต้องการนี้จะยิ่งสูงขึ้นหากมีการตั้งครรภ์ร่วมด้วย แพทย์จึงแนะนำให้สตรีมีครรภ์รับประทานโฟเลตในรูปแบบเม็ดยาเสริมอาหาร ซึ่งสามารถหาซื้อได้ตามร้านขายยาทั่วไปในราคาเม็ดละ 10 สตางค์ – 1 บาท
ในปี 2559 องค์การอนามัยโลกแนะนำให้สตรีมีครรภ์รับประทานโฟเลตไม่น้อยกว่า 400 ไมโครกรัมต่อวัน และจำเป็นต้องรับประทานโฟเลตเสริมอย่างน้อย 3 เดือนก่อน-หลังการตั้งครรภ์ เพื่อป้องกันภาวะโลหิตจางจากมารดา ภาวะติดเชื้อในครรภ์ ทารกน้ำหนักแรกเกิดน้อย ตลอดจนป้องกันภาวะการเจริญเติบโตที่ผิดปกติของทารกในครรภ์อันนำไปสู่ 5 โรคพิการข้างต้น ซึ่งสามารถป้องกันภาวะดังกล่าวได้ถึงร้อยละ 30 – 50 เช่นเดียวกัน ในขณะที่ทางสภากาชาดไทยได้ยืนยันว่า การป้องกันความพิการแต่กำเนิดด้วยโฟเลต จะช่วยลดโอกาสการเกิดภาวะพิการแรกเกิดได้ครึ่งหนึ่ง
อย่างไรก็ดี ปริมาณโฟเลตที่สตรีมีครรภ์ต้องได้รับนั้นสูงกว่าคนทั่วไปถึง 2 เท่า การบริโภคอาหารตามปกติเพียงลำพังจึงไม่เพียงพอ จำเป็นต้องได้รับการเสริมด้วยเม็ดยาวิตามินเพิ่มเติม แต่ทั้งนี้ รศ.ดร.กนิษฐาได้เสริมว่า แม้ยาเม็ดที่แจกตามโรงพยาบาลหรือคลินิกชุมชนจะให้ปริมาณโฟเลตที่ครบถ้วน แต่กลับมีผลข้างเคียงหลายประการ อาทิ คลื่นไส้ วิงเวียน ไม่อยากอาหาร นอกจากนี้ เงื่อนไขสำคัญของการทานโฟเลตเพื่อป้องกันภาวะพิการ คือต้องทานล่วงหน้า 3 เดือนก่อนตั้งครรภ์ ด้วยผลข้างเคียงดังกล่าวทำให้คนส่วนใหญ่เลี่ยงรับประทานถ้าไม่จำเป็น ประกอบกับปัญหาการประชาสัมพันธ์และการให้ความรู้เรื่องประโยชน์ของโฟเลตยังไม่ทั่วถึง ทำให้สตรีจำนวนหนึ่งเข้าไม่ถึงการรับประทานโฟเลตอย่างเพียงพอและถูกต้อง
ปัญหาโภชนาการของมารดาสี่ภาค และวิตามินโฟเลต
จากการคำนวณโดยองค์การอนามัยโลกพบว่าร้อยละ 38.2 ของผู้หญิงทั่วโลกอยู่ในภาวะโลหิตจาง โดยภูมิภาคที่มีความชุกสูงสุดคือภูมิภาคเอเชียตะวันออกเฉียงใต้ (ร้อยละ 48.7) อันเนื่องมาจากภาวะขาดแคลนธาตุเหล็ก โฟเลต และวิตามินเอ ซ้ำร้าย หญิงไทยยังมีกรรมพันธุ์พาหะโรคธาลัสซีเมีย (Thalassemia Trait) ซึ่งจะชุกสูงสุดที่ภาคเหนือและภาคตะวันออกเฉียงเหนือ ประมาณร้อยละ 30 – 35 ของประชากร กรรมพันธุ์ดังกล่าวสามารถถ่ายทอดโรคธาลัสซีเมียมาสู่รุ่นลูกได้ โรคดังกล่าวอาจก่อให้เกิดภาวะเลือดจางเรื้อรังและสภาวะแทรกช้อนอื่น ๆ เช่น นิ่วในถุงน้ำดี การเจริญเติบโตน้อย การทำงานของหัวใจและตับผิดปกติ เป็นต้น ทาง รศ.ดร.กนิษฐาระบุว่า หญิงไทยต้องเผชิญภาระอย่างใหญ่หลวงในการตั้งครรภ์คือ ภาวะโลหิตจาง (Anemia) และความยากจน
“คนเหนือกับคนอีสาน ก็เหมือนกับมีภาระสองเด้งเลย หนึ่ง ส่วนใหญ่มีฐานะยากจน ไม่ได้กินดีอยู่ดี โภชนาการไม่สมบูรณ์ สอง การเป็นประจำเดือนมันก็ซีดอยู่แล้วแถมบวกภาวะธาลัสซีเมียเข้าไปอีก ภายใต้เงื่อนไขเหล่านี้ พอแม่ตั้งครรภ์ตัวลูกก็จะยิ่งดึงสารอาหารจากแม่ไปอีก ไม่ว่าจะแคลเซียม หรือธาตุเหล็ก” รศ.ดร.กนิษฐา ระบุ
ที่มา : jarun011 from Getty Images
ในบางรายที่แม่เป็นธาลัสซีเมีย หากมีภาวะทุพโภชนาการร่วมด้วย เช่น ขาดแคลนโฟเลต จะยิ่งทำให้อาการแทรกซ้อนเมื่อตั้งครรภ์รุนแรงขึ้น ครรภ์จะบวมน้ำและทารกอาจเสียชีวิตได้ และแม่ก็มีโอกาสที่ครรภ์จะเป็นพิษถึงร้อยละ 80 ในขณะที่แม่ที่มีกรรมพันธุ์พาหะธาลัสซีเมียอาจไม่ได้ส่งผลต่อสุขภาพของแม่โดยตรง แต่หากแม่กับพ่อบังเอิญเป็นพาหะร่วมกัน ลูกที่เกิดมามีโอกาสถึง 1 ใน 4 ที่จะเป็นโรคธาลัสซีเมีย ซึ่งเบื้องต้นคู่สามีภรรยาที่ต้องการจะมีลูกควรตรวจสอบโครโมโซมก่อนเพื่อลดความเสี่ยงในการถ่ายทอดโรคสู่ลูก
รศ.ดร.กนิษฐา เสริมว่า แท้จริงแล้วหลายโรงพยาบาลมีบริการตรวจโครโมโซม เจาะน้ำคร่ำเพื่อหาความเสี่ยงของอาการดาวน์ของบุตรในครรภ์ รวมถึงบริการให้คำปรึกษาด้านโภชนาการ ด้านอนามัยครอบครัวซึ่งเป็นสวัสดิการที่คุ้มครองค่าใช้จ่ายบางส่วน แต่ประชาชนส่วนใหญ่เข้าไม่ถึงเพราะขาดการประชาสัมพันธ์ อาจารย์จึงเสนอว่า ภาครัฐจำเป็นต้องลดช่องว่างระหว่างคู่สามีภรรยากับบริการสาธารณสุข เชื้อเชิญให้พวกเขาเข้ามาตรวจก่อนจะเข้าวิวาห์ และย้ำว่ารัฐควรมองเห็นถึงความสำคัญของการให้องค์ความรู้ด้านโภชนาการแก่คู่สมรสให้มากขึ้น
“บางทีประชาชนรู้แล้วว่าอยากเตรียมพร้อม แต่ไม่รู้ต้องไปที่ไหน แล้วมีสิทธิไหนใช้เบิกจ่ายได้บ้าง ไปถามเถอะว่าเวลาคนอยากปรึกษาเรื่องการมีลูกจะไปที่ไหน ก็ไปรามาฯ ศิริราช ไปจุฬาฯ ทั้งที่โรงพยาบาลชุมชนเองก็สามารถให้ความรู้เรื่องโภชนาการ ให้คำปรึกษา และเตรียมความพร้อมในการมีบุตรได้เช่นกัน การให้ความรู้เรื่องการมีบุตรมันไม่ต้องเลิศหรูอะไร เพียงแต่ภาครัฐไม่สร้างการเชื่อมต่อระหว่างคู่สามีภรรยาและคลินิกส่งเสริมการมีบุตรให้เกิดขึ้นได้ง่าย ซึ่งนี่เป็นโจทย์ที่รัฐต้องแก้ไขให้ได้” รศ.ดร.กนิษฐา ระบุ
ในขณะที่ภาคใต้จะมีอัตราการคลอดแล้วเสียชีวิตค่อนข้างมากเมื่อเทียบกับภาคอื่น ๆ ส่วนหนึ่งมาจากภาวะโลหิตจาง และมาจากการคลอดซ้ำบ่อย ส่วนในภาคกลางแม้จะไม่ได้มีปัญหาทางโภชนาการเท่ากับภาคอื่น ๆ แต่กลับมีภาวะโภชนาการเกิน การทานอาหารที่มีแป้ง และไขมันมาก รวมถึงภาวะการขาดแคลนโฟเลตก็ยังคงพบให้เห็นอยู่เช่นกัน ปัญหาภาวะโภชนาการที่ไม่สมดุล และการละเลยความพร้อมในการตั้งครรภ์ของสามีภรรยา นำมาซึ่งคุณภาพการเกิด
“ดังนั้นถ้าแม่มีภาวะโภชนาการที่ไม่ดีพอ หรือไม่ได้รับยาวิตามินโฟเลตเสริมเข้าไปอีก เด็กที่เกิดมาก็จะมีอัตราการเจริญเติบโตที่ช้ากว่าปกติ เช่นมีภาวะน้ำหนักแรกเกิดน้อย ภาวะแคระแกร็น ตลอดจนการมีพัฒนาการทางสมองที่ไม่ดี และไอคิวจะต่ำ ซึ่งจะส่งผลในระยะยาวเมื่อเขาเป็นผู้ใหญ่” รศ.ดร.กนิษฐา ระบุ
โฟเลต จึงกลายเป็นปัจจัยสำคัญในการสร้างเสริมภาวะโภชนาการในสตรีมีครรภ์ เพื่อลดความเสี่ยงในภาวะพิการแต่กำเนิด ป้องกันภาวะโลหิตจางในมารดา ทั้งยังช่วยสร้างเม็ดเลือดแดงเพื่อบรรเทาอาการของโรคธาลัสซีเมียได้ ปัจจุบัน 81 ประเทศทั่วโลกได้เล็งเห็นถึงประโยชน์ของวิตามินโฟเลต โดยเฉพาะประเทศในทวีปอเมริกา ออสเตรเลียและแอฟริกาจึงได้ออกกฏหมายให้เสริมวิตามินโฟเลตในแป้งสาลีซึ่งเป็นอาหารที่คนทุกชนชั้นรับประทาน ทำให้ความชุกของการขาดวิตามินโฟเลตลดลงมาก
รายงานจากศูนย์ควบคุมโรคติดต่อสหรัฐอเมริกาหรือ CDC ระบุว่าความชุกของทารกที่เกิดมาพร้อมภาวะ NTDs ลดลงร้อยละ 36 เนื่องจากการบังคับใช้กฎหมายเสริมปริมาณกรดโฟลิกในอาหารเมื่อปี 2541 ยิ่งไปกว่านั้น ผลการสำรวจของแหล่งข้อมูลเดียวกันพบว่า การบังคับใช้นโยบายดังกล่าวยังเป็นผลดีให้กับการคลังของสหรัฐฯ เพราะประหยัดงบประมาณในการดูแลเด็กที่จะมีความเสี่ยงต่อโรคดังกล่าวได้ถึง 400 – 600 ล้านดอลลาร์สหรัฐต่อปี (ราว 1.5 – 2.2 หมื่นล้านบาท)
กระนั้นในปี 2565 ประเทศไทยยังไม่ได้มีกฎหมายในลักษณะดังกล่าวบังคับใช้ หรือมีเพียงการรณรงค์ในเชิงอาสาสมัคร (Voluntary) มากกว่าจะเป็นกฎหมายบังคับ (Mendatory)
ประเทศไทยยังไม่บังคับเสริมโฟเลตในอาหาร สำนักโภชนาการชี้อาจไม่คุ้มทุน
นายแพทย์ธีรภัทร อัตวินิจตระการ หัวหน้ากลุ่มส่งเสริมโภชนาการด้านวิตามินและแร่ธาตุ สำนักโภชนาการ กรมอนามัย เห็นพ้องว่า การรับประทานโฟเลตในสตรีวัยเจริญพันธุ์ ก่อนการตั้งครรภ์อย่างน้อย 3 เดือนจะช่วยลดความเสี่ยงของการพิการแต่กำเนิดของทารกในครรภ์ รวมถึงช่วยลดความรุนแรงของอาการโลหิตจางในกลุ่มผู้หญิงที่เป็นโรคธาลัสซีเมียและช่วยทำให้ลูกที่เกิดมามีความแข็งแรง เจริญเติบโตได้ดี
กรมอนามัยร่วมกับองค์การเภสัชกรรมได้ผลิตตัวยา Ferrofolic ซึ่งมีปริมาณโฟลิก 2,800 ไมโครกรัม โดยถูกออกแบบมาให้ทานสัปดาห์ละครั้ง เมื่อเฉลี่ย 7 วัน จะเท่ากับ 400 ไมโครกรัม/วัน ซึ่งเป็นปริมาณขั้นต่ำที่องค์การอนามัยโลกแนะนำ ตัวยาดังกล่าวได้ถูกนำไปแจกจ่ายให้กับสตรีทั่วประเทศผ่านศูนย์สุขภาพทั้ง 13 เขตซึ่งจะจ่ายยาผ่านสิทธิประโยชน์ของสำนักงานหลักประกันสุขภาพแห่งชาติ หรือ สปสช. กล่าวคือ หากเป็นคนไทยแล้วย่อมมีสิทธิได้รับยา Ferrofolic ไปโดยไม่ต้องเสียค่าใช้จ่าย
แม้สิทธิดังกล่าวจะครอบคลุมประชาชนทุกคน แต่นายแพทย์ธีรภัทรตั้งข้อสังเกตว่าการประชาสัมพันธ์และการให้ความรู้แก่ประชาชนในเรื่องของสิทธิและประโยชน์ของโฟเลตนั้นยังไม่ทั่วถึง การแจกจ่ายยาที่ขาดตกบกพร่องในบางพื้นที่ที่ห่างไกล รวมทั้งตัวยา Ferrofolic อาจมีผลข้างเคียงเมื่อรับประทาน อาทิ คลื่นไส้อาเจียน เหตุผลเหล่านี้ทำให้การเสริมโฟเลตในกลุ่มสตรีวัยเจริญพันธุ์ในไทยอาจยังตกหล่นไปบ้าง
จากการสำรวจความเข้าใจในการเตรียมความพร้อมก่อนตั้งครรภ์ในกลุ่มผู้หญิงอายุ 15 – 29 ปี โดย “นิสิตนักศึกษา” แบบสอบถามดังกล่าวมีผู้หญิงตอบกลับทั้งหมด 102 คน โดยราว 3 ใน 4 ของผู้ตอบแบบสอบถามมีระดับการศึกษาเทียบเท่าปริญญาตรีหรือสูงกว่า คละภูมิลำเนา เมื่อนำข้อมูลมาแปรผลเป็นสถิติ พบว่า มีเพียงร้อยละ 27.5 ที่รู้จักและเข้าใจถึงประโยชน์ของโฟเลต และมีเพียงร้อยละ 4.9 เท่านั้นที่ทราบปริมาณโฟเลตขั้นต่ำที่ควรได้รับก่อนการตั้งครรภ์
เมื่อถามถึงการประชาสัมพันธ์และการกระจายข้อมูลของภาครัฐ พบว่า ครึ่งหนึ่งของผู้ตอบแบบสอบถามเห็นว่าตนแทบไม่เคยได้รับความรู้เกี่ยวกับการเตรียมตัวตั้งครรภ์และความรู้ทางโภชนาการเพื่อการมีบุตรจากห้องเรียน โรงพยาบาล หรือหน่วยงานรัฐ และมีเพียงร้อยละ 8.8 ที่ทราบถึงสถานที่ที่ตนสามารถไปรับเม็ดยาเสริมโฟเลตได้ ยิ่งไปกว่านั้น ร้อยละ 57.8 ของผู้หญิงที่ตอบแบบสอบถามไม่ทราบถึงสิทธิและสวัสดิการที่เกี่ยวข้องกับการมีบุตรและการส่งเสริมการเกิดอย่างมีคุณภาพ เช่น นโยบายแจกวิตามินโฟเลต สิทธิในการตรวจสุขภาพ การช่วยเหลือค่าใช้จ่ายในการมีบุตร เป็นต้น
เป็นที่น่าสนใจว่า ผู้ตอบแบบสอบถามส่วนใหญ่อยู่ในระดับอุดมศึกษาหรือสำเร็จการศึกษาไปแล้ว แต่สถิติดังกล่าวกลับสะท้อนว่าพวกเขาแทบไม่มีความรู้ในเรื่องการเตรียมพร้อมก่อนตั้งครรภ์เลย โดยเฉพาะเรื่องของสิทธิและโภชนาการ
แม้การให้ความรู้แก่ประชาชนจะยังไม่ทั่วถึง นายแพทย์ธีรภัทรยังมั่นใจว่า กรอบนโยบายของกรมอนามัยที่เน้นการแจกจ่ายโฟเลตให้กับสตรีวัยเจริญพันธ์ุและสตรีมีครรภ์นั้นเพียงพอต่อการเสริมสร้างสุขภาพที่ดีของแม่และเด็กแล้ว ประเทศไทยยังไม่จำเป็นต้องเสริมโฟเลตลงไปในอาหาร เพราะอาจสร้างประโยชน์ได้น้อย เนื่องจากอัตราการเกิดโรค NTDs ในไทยไม่ได้สูงมาก และการเสริมโฟเลตลงในอาหารอาจจะควบคุมปริมาณที่ควรได้รับต่อวันได้ยากกว่าการแจกวิตามินโฟเลตโดยตรง
“ด้วยประเทศไทยมีอัตราการเกิดโรค NTDs ในทารกไม่ได้สูงเท่าประเทศอื่น ที่ประชุมคณะกรรมการที่ดูแลเรื่องอนามัยการเจริญพันธุ์จึงมองว่า หนึ่ง การเสริมโฟเลตลงในอาหาร อาจเกิดประโยชน์ไม่ได้มากเพียงพอเท่ากับโทษ สอง เนื่องจากกระทรวงสาธารณสุขได้แจกจ่ายตัวยาเสริมโฟเลตอยู่แล้ว เขาจึงมองว่าน่าจะมีประสิทธิภาพและควบคุมได้ง่ายกว่าการเสริมโฟเลตลงในอาหาร” นายแพทย์ธีรภัทร ระบุ
นอกจากนี้ นายแพทย์ธีรภัทร เผยว่า นอกจากการเสริมโฟเลตจะเห็นผลประโยชน์ได้น้อย ยังเป็นนโยบายที่ทำได้ยากในบริบทสังคมไทยด้วย 2 ปัจจัย คือ หนึ่ง คนไทยรับประทานอาหารหลากหลาย แตกต่างกันไปในแต่ละภูมิภาค หากจะให้เสริมโฟเลตลงในอาหารประเภทใดประเภทหนึ่งอาจทำให้ประชาชนไม่สามารถได้รับโฟเลตได้เท่าที่ควร เช่น ภาคเหนือหรือตะวันออกเฉียงเหนือมักจะรับประทานข้าวเหนียว ในขณะที่ภาคกลางจะรับประทานข้าวเจ้ามากกว่า สอง การเสริมโฟเลตลงในอาหารจะสร้างภาระต้นทุนให้กับผู้ผลิต ซึ่งเมื่อเทียบกับผลที่ได้รับแล้วอาจไม่คุ้มค่า ด้วยเหตุนี้ทำให้นโยบายการเสริมโฟเลตลงในอาหารอาจทำได้ยาก
นโยบายทางโภชนาการและอนาคตประชากรไทย
ด้วยอัตราเกิดที่น้อยลงทุกปีและอัตราการเกิดมาพิการยังคงอยู่ในระดับที่น่าเป็นห่วง ทางสำนักโภชนาการเองก็เล็งเห็นถึงปัญหาดังกล่าวและออกนโยบายเพื่อส่งเสริมอนามัยการเจริญพันธุ์และการมีบุตรอย่างมีคุณภาพ อาทิ “โครงการวิวาห์สร้างชาติ” ที่จะเตรียมความพร้อมให้กับคู่สมรสที่ต้องมีการมีบุตรผ่านบริการ 3 อย่างด้วยกันคือ 1) คู่มือการมีบุตรสำหรับพ่อแม่ 2) วิตามินเสริมโฟเลตและธาตุเหล็ก และ 3) บริการตรวจสุขภาพตามสิทธิสปสช. นอกจากนี้ยังมีโครงการ “ส่งเสริมสาวไทยแก้มแดง มีลูกเพื่อชาติ ด้วยวิตามินแสนวิเศษ” หรือโครงการแจกจ่ายวิตามินโฟเลตและธาตุเหล็กให้กับหญิงวัยเจริญพันธุ์
“แผนยุทธศาสตร์ของกรมอนามัยเรามุ่งไปที่หลักการส่งเสริมป้องกัน มากกว่าการรักษา เพราะการป้องกันไม่ให้เกิดโรคทำได้ง่ายกว่าและใช้ต้นทุนน้อยกว่าการรักษา เราจึงเน้นนโยบายการแจกจ่ายโฟเลตเพื่อให้เด็กที่เกิดมา ได้เกิดและเจริญเติบโตอย่างมีคุณภาพ และมารดาต้องมีสุขภาพที่แข็งแรง ไม่มีการขาดวิตามินที่สำคัญ” นายแพทย์ธีรภัทร ระบุ
ขณะที่ รศ.ดร.กนิษฐาให้ความเห็นว่า หากอัตราการเกิดยังคงลดต่ำลงเรื่อย ๆ ประกอบกับความเสี่ยงที่เด็กจะเกิดมามีภาวะไม่พึงประสงค์ ประเทศไทยและอีกหลาย ๆ ประเทศที่พบปัญหาการลดลงของประชากร อาจต้องหานโยบายอื่น ๆ เพื่อให้เศรษฐกิจสามารถดำเนินต่อไปได้แทน อาทิ การนำเข้าประชากรเข้ามาเพื่อดำเนินกิจกรรมทางเศรษฐกิจ
ที่มา : halfpoint
“นิสิตนักศึกษา” เห็นว่าเสียงของผู้หญิงเหล่านี้ควรถูกขยายผลให้ภาครัฐได้รับทราบถึงปัญหา จึงได้นำเสียงสะท้อนบางส่วนจากผู้หญิงที่ตอบแบบสอบถามมาถ่ายทอด ดังนี้
“ใช้ชีวิตมา 22 ปี โรงเรียนก็เรียกได้ว่าพอจะมีมาตรฐานอยู่บ้าง แต่แปลกใจที่ไม่มีความรู้ผ่านตาเลย ทั้ง ๆ ที่คนที่ไม่อยากมีบุตรก็สามารถท้องไม่พร้อมได้”
“อยากให้เข้าถึงข้อมูล มีการกระจายข้อมูลมากกว่านี้ เพราะเพิ่งเคยได้ยินคำว่า โฟเลต เป็นครั้งแรก”
“ความรู้เรื่องสิทธิสวัสดิการต่าง ๆ มักเป็นหน้าที่ของโรงพยาบาลที่จะเป็นผู้ให้คำปรึกษาหลังจากไปฝากครรภ์แล้ว ซึ่งเป็นการให้ความรู้ที่ล่าช้าและตกหล่นเป็นบางครั้ง ทำให้ไม่ค่อยถึงกลุ่มเป้าหมาย ถ้ามีการประชาสัมพันธ์เชิงรุก เข้าถึงกลุ่มชุมชน หรือเข้าไปให้ความรู้ตั้งแต่ในภาคการศึกษาคงดีไม่น้อย”
ไม่ว่าสวัสดิการส่งเสริมการเกิดอย่างมีคุณภาพโดยการรับโฟเลตจะดำเนินการได้โดยสมบูรณ์หรือไม่ แต่ข้อเท็จจริงของสังคมไทยตอนนี้คือ โครงสร้างพีระมิดของประชากรเปลี่ยนแปลงไป คนหนุ่มสาวจะหดหาย ผู้สูงวัยจะเพิ่มขึ้น คนวัยทำงานเพียง 1 คน อาจต้องทำงานเพิ่มขึ้นเป็นทวีคูณเพื่อทดแทนแรงงานที่หายไปในระบบ ดังนั้น ทุกชีวิตที่คลอด และอยู่รอดเป็นทารกจึงมีความสำคัญอย่างยิ่ง รัฐบาลมีหน้าที่ส่งเสริมให้พลเมืองได้เกิดมาอย่างสมบูรณ์ครบถ้วน มีพัฒนาการสมวัย ได้รับการศึกษา และให้ตลอดชีวิตของเขามีสุขอนามัยที่ดีผ่านระบบรัฐสวัสดิการ
อ้างอิง
Share this: